インフルエンザで喘息は悪化する?子どもが注意すべき理由と対策

喘息を持つお子さんにとって、冬のインフルエンザ流行は特に心配な季節です。
インフルエンザにかかると「喘息が悪化するのでは?」と不安になる保護者の方も多いでしょう。
感染対策を徹底したい一方で、園や学校生活を送らせないわけにもいきません。
発作を未然に防ぎ、もしもの時も落ち着いて対応できるよう、一緒にポイントを押さえていきましょう。
1. 喘息のある子どもがインフルエンザで悪化しやすい理由

インフルエンザにかかったとき、喘息を持つ子どもは、そうでない子どもに比べ症状が重くなりやすいと言われます。
これは、子どもならではの気道の特徴と、インフルエンザウイルスの作用が関係しています。
1-1. 子どもの気道は慢性炎症で敏感な状態
喘息のある子どもの気道は、症状がないときでも慢性的な炎症で過敏になっています。
いわば小さな火種がくすぶっている状態で、ちょっとした刺激でも気道が狭くなりやすいのです。
インフルエンザなどのウイルスが侵入すると、体の免疫反応がその火種に油を注ぐような形になり、気道の炎症が一気に悪化します。
【具体例】
ウイルスが侵入→気道粘膜のむくみが強まり、気道の筋肉が収縮する→咳や喘鳴(ゼーゼーヒューヒューする音)、息苦しさといった喘息発作の症状が出やすくなる。
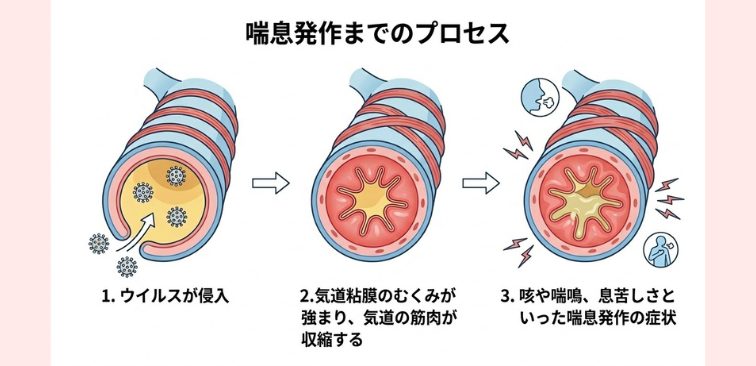
特にインフルエンザウイルスは気管支や肺まで届きやすく、気道全体に強い炎症反応を引き起こすため注意が必要です。
1-2. インフルエンザウイルスが原因の喘息発作
インフルエンザに伴う喘息の悪化は、単なる風邪以上に深刻になることがあります。
気道が弱い子どもほど、元々の喘息の重症度に関わらずインフルエンザで急速に症状が悪化しうることが分かっており、気管支炎・肺炎などの合併症も起こりやすく、入院治療が必要になるケースも少なくありません。
そのため、アメリカの公的機関でも、喘息のある子どもはインフルエンザの合併症リスクが高いグループと位置づけられ、毎年のワクチン接種が勧められています。
また、一度治まっていた喘息がインフルエンザをきっかけに再発してしまう例も報告されています。
【参考情報】『Seasonal Flu Vaccine Basics』Centers for Disease Control and Prevention
https://www.cdc.gov/flu/vaccines/index.html
2. 家庭でできるインフルエンザ予防のポイント

家庭では日頃からインフルエンザの感染予防策を徹底し、喘息発作を起こさない工夫をすることが大切です。
ここでは、ワクチン接種や生活習慣、室内環境づくりのポイントを解説します。
2-1. インフルエンザワクチン接種の重要性
インフルエンザワクチンは、喘息を持つ子どもにとって最も重要な予防策の一つです。
毎年流行前の10〜11月中に接種を済ませておくのが理想的でしょう。
ワクチンを打っても感染そのものを完全に防げるわけではありませんが、重症化や合併症のリスクを大幅に減らす効果が期待できます。
なお、2024年から日本でも小児への経鼻生ワクチン(フルミスト®)が導入されましたが、喘息があるお子さんには従来の不活化ワクチン(注射)の接種が推奨されています。
生ワクチンはウイルスを弱めたものとはいえ、喘息を持つお子さんでは、ごく稀に喘息症状を誘発する懸念や、周囲へのウイルス伝播の可能性が指摘されているためです。
医師と相談のうえ、適切な方法で毎年欠かさずワクチンを受けるようにするとよいでしょう。
【参考情報】『インフルエンザ』国立成育医療研究センター
https://www.ncchd.go.jp/hospital/sickness/children/influenza.html
2-2. 規則正しい生活で免疫力アップ
インフルエンザ予防には生活習慣の見直しも効果的です。
睡眠不足や偏った食生活は免疫力の低下を招き、ウイルスに感染しやすい体質につながります。
例えば、「睡眠時間が連日6時間未満」「食事の栄養バランスが乱れている」といった状態が続くと、子どもでも体の防御反応が弱まってしまいます。
まずは十分な睡眠を確保し、朝昼夕の3食でタンパク質やビタミン・ミネラルをバランスよく摂ることを心がけましょう。
特に冬場は、ビタミンDやビタミンCなど免疫機能を助ける栄養素を含む食品(魚、きのこ、緑黄色野菜等)を取り入れるのもおすすめです。
規則正しい生活リズムと栄養満点の食事で体調を整えておけば、インフルエンザだけでなく他の感染症に対する抵抗力も高まります。
加えて、適度な運動習慣も免疫力維持に役立ちます。
無理のない範囲で外遊びや体操など体を動かす時間も確保できると理想的です。
【参考情報】『Sleep and Immune Function』National Institutes of Health
https://www.nhlbi.nih.gov/health/sleep-deprivation
2-3. 室内環境のポイント
冬場は空気が乾燥しやすく、ウイルスも活発になるため、室内の湿度管理が重要になります。
空気が乾いて喉や鼻の粘膜が乾燥すると、ウイルスが体内に入り込みやすくなる上、喘息の子どもは気道粘膜の防御機能が低下して発作につながりやすくなります。
加湿器などを使って湿度は50~60%程度に保つようにしましょう。
濡れタオルを部屋に干す、洗濯物を室内干しするなど手軽な方法でも加湿効果があります。
併せて換気もこまめに行いましょう。
しめ切った室内ではウイルスの濃度が高くなりがちですが、窓を開けて新鮮な空気を取り入れれば漂うウイルスを屋外に逃がすことができます。
1~2時間おきに数分程度、部屋の対角線上にある窓やドアを全開にして空気の入れ替えをすると効果的です。
また、外から帰宅したら手洗い・うがいを習慣づけることも基本的な感染対策として欠かせません。
【参考情報】『Ventilation in Buildings』 Centers for Disease Control and Prevention
https://www.cdc.gov/coronavirus/2019-ncov/community/ventilation.html
3. 吸入治療を続けるためのポイント

インフルエンザ流行期こそ、喘息の基本治療をおろそかにしないことが大切です。
普段から使用している吸入薬の継続と正しい吸入方法の確認を行い、気道の状態を安定させておきましょう。
3-1. 風邪の季節こそ自己判断で中断しない
「最近喘息の調子がいいから」といって、自己判断で毎日の長期管理薬(吸入ステロイドなど)を中断してはいけません。
症状が出ていなくても気道の炎症自体は完全に消えておらず、薬を止めると炎症が静かに再燃してしまいます。
そうした状態でインフルエンザに感染すると、一気にひどい発作を起こす恐れがあるのです。
感染症に備えるためにも、医師から指示された毎日の吸入治療をきちんと続け喘息のコントロールを万全にしておくことが何よりの防御策になります。
お子さん一人では薬の管理が難しいため、家族が声かけして服薬を習慣づける工夫も大切です。
例えば、朝夕の吸入を歯磨きや食後とセットにして習慣化したり、カレンダーやアプリでチェックして記録をつける方法があります。
定期通院も怠らず、ピークフローメーター(呼気量を測る簡易計測器)をお持ちであれば毎日測定して変化を見逃さないようにすると安心です。
【参考情報】『小児喘息 治療ガイドライン』日本小児アレルギー学会
https://www.jspaci.jp/assets/documents/childhood-asthma-guideline.pdf
3-2. 年齢に合わせた吸入補助具の使い方
子どもの喘息の吸入治療では、お子さんの年齢や発達に応じて適切なデバイスと補助具を組み合わせることが重要です。
一般的に6歳未満の子どもは吸入薬を吸い込む力やタイミングを合わせるのが難しいとされています。
そのため、加圧式の定量吸入器(pMDI)を使用する場合はスペーサーという補助器具を併用します。
スペーサーは一度薬を中にためてからゆっくり吸える”お手伝いの器具”です。吸入のタイミングが合わなくても薬が気道に届きやすくなります。
【年齢別のポイント】
・乳幼児(およそ5歳以下):
マスク型スペーサーを使い、口と鼻をしっかり覆って吸入させます。
・幼児:
鼻呼吸が中心なのでマスクタイプが適しています。
・小学生:
吸入に慣れてきたら、マウスピース型スペーサーに切り替えて口だけで吸わせる方法も検討します。
・中学生以上:
吸入の方法が確実に身につけばスペーサーなしで直接吸入器を使える場合もありますが、医師の指導のもと判断しましょう。吸入がうまくできていない様子があれば、吸入器の種類をドライパウダー吸入器(DPI)やネブライザー(噴霧式吸入器)に変更する選択肢もあります。
なお、吸入後のケアも忘れずに行います。
ステロイド吸入薬を使用した後はコップ一杯の水でブクブクうがいをして、口腔内に薬剤が残らないようにしましょう。
またスペーサーは毎日使うものなので、週1回程度は食器用洗剤でつけ置き洗いし、自然乾燥させるなどお手入れしてください(静電気防止のため、ゴシゴシこすらずに洗います)。
適切な補助具の活用とお手入れによって、吸入治療の効果を最大限引き出すことができます。
4. 園・学校への伝達と過ごし方

喘息のあるお子さんが園や学校で安心して過ごすには、家庭と園・学校との連携が欠かせません。
体調の変化を的確に伝える工夫と、症状に応じた活動制限の目安について確認しましょう。
4-1. 毎朝の体調を連絡帳で共有する工夫
保護者から園・学校への情報共有がしっかりしていると、先生方もお子さんの体調を把握しやすくなります。
朝の登園・登校前に、喘息症状や体温など気になる点があれば連絡帳や健康観察表に具体的に記入しましょう。
例えば「昨夜少し咳が出ましたが、今朝は落ち着いています。無理のない範囲で見守りをお願いします。」といった一言があるだけでも、教師は配慮しやすくなります。
吸入薬を登園前に使用した場合も、その旨を書いておくと良いでしょう。
また、主治医に作成してもらう「学校生活管理指導表」を活用する方法もあります。
これは喘息など持病のある児童のために、学校生活で留意すべき事項を医師が書面で指示するものです。
発作時の対応や運動制限の基準、常備薬の管理方法などが記載されますので、必要に応じて学校に提出しましょう。
さらに、年長のお子さんであれば自分の症状を先生に伝える練習も大切です。
「息が苦しい」「胸が痛い」など本人が言い出しにくい場合もあるため、家庭で伝え方を教えておくと、いざという時に役立ちます。
4-2. 体調に応じた運動や行事参加の目安
喘息があるお子さんでも、症状が安定しているときは、基本的に他の子と同じように運動や行事に参加できます。
実際、目標として日常生活に制限がない状態を維持することが良好な喘息コントロールの指標になっています。
ただし、以下の場合には無理をさせず活動量を調整しましょう。
インフルエンザや風邪の治りかけ:
発熱後すぐや咳が残っている期間は、体育の激しい運動や長距離走などは見合わせます。
医師の判断で「○日間は見学」と指示されることもあります。無理に参加して体力を消耗すると、せっかく治りかけた喘息がぶり返す恐れがあります。
寒冷刺激が強い日:
冬の屋外運動で冷たい空気を急に吸い込むと、気道が反応して咳き込む子もいます。
マスクを着用させたり、準備運動を入念に行って気道を慣らす、屋外での長時間の持久走は避けるなど配慮します。
朝から喘鳴(ぜんめい)や息苦しさがある日:
まずは無理をさせず自宅で安静にし、症状の程度を見極めましょう。
救急治療薬を吸入しても十分に改善しない場合や、会話が苦しそうな場合は登校を控え、医療機関を受診してください。
プール活動やマラソン大会:
喘息があるお子さんにとってハードルが高い場合があります。
事前に主治医と相談し、参加可否や事前の吸入タイミングについて指示を仰ぎましょう。必要ならば保護者が見学に立ち会うなど、安全第一で対応します。
このように、その日の体調や気象条件に合わせて「できる範囲で参加し、無理なら休む」という柔軟な対応が大切です。
5. 発症時の連絡・受診フローと記録のつけ方

どんなに準備をしていても、実際にお子さんがインフルエンザにかかったり喘息発作を起こす可能性はゼロではありません。
そんな「もしも」の時に冷静に対処するため、事前に連絡・受診の手順と経過記録の方法を決めておきましょう。
5-1. インフルエンザや喘息発作の兆候が出たときの対応
まずはお子さんの呼吸状態や全身状態を確認し、危険な症状がないかを見極めます。
お子さんに高熱(目安として38℃以上)や息苦しさ、強い咳き込みが見られたら、早めに医療機関を受診しましょう。
そのうえで、インフルエンザ発症が疑われる場合は他の園児・児童への感染拡大を防ぐため園・学校に速やかに連絡し、欠席の対応をとります。
インフルエンザの検査は、発症から6〜12時間以内では陽性反応が出ないことがあります。
ただし、受診を遅らせる必要はありません。
喘息を持つお子さんは、呼吸状態の確認と早期対応が重要です。
インフルエンザと診断された場合には、抗インフルエンザ薬の早期投与により症状の軽減・重症化予防が期待できます。
また、喘息の悪化に対しても吸入ステロイドの増量やネブライザー治療など適切な治療が行われるでしょう。
特に次のような危険な症状が見られたときは、夜間や休日でもためらわず救急外来を受診するか救急車を呼びましょう。
・唇や顔色が紫色(チアノーゼ)になっている =酸素不足のサイン
・会話が途切れ途切れで一言ずつしか話せない= 強い呼吸困難の状態
・意識がもうろうとして反応が鈍い = 脳への酸素供給低下の疑い
・肩で息をしている、鼻がピクピク動いている = 肺へ空気を取り込もうと必死になっている状態
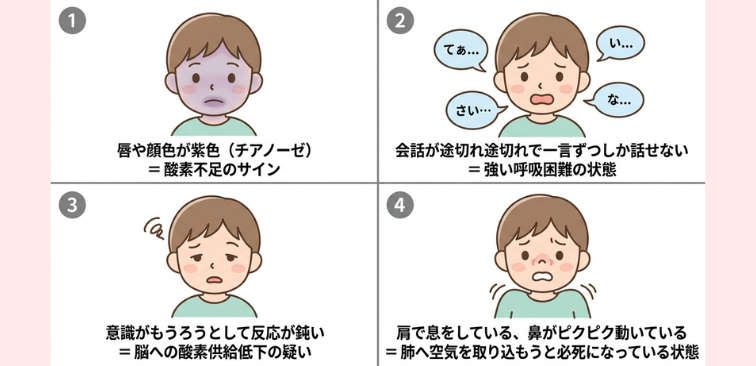
これらの症状は重い喘息発作や肺炎など合併症のサインである可能性があります。
医療機関で緊急性が低いと判断された場合は、自宅で安静にして水分補給を心がけましょう。
発熱中は脱水を防ぐことが重要です。
食欲がないときは無理に食べさせず、経口補水液やスープなどで水分と電解質を補給しましょう。
医師から解熱剤や咳止めなど処方されている場合は指示どおりに使用します。
市販薬を自己判断で使うのは避けましょう。
特にインフルエンザの時に小児へ「アスピリン系解熱剤」を与えるのは避ける必要があります。
喘息の頓用薬(β₂刺激薬の吸入など)も指示されたタイミングで使用し、症状が改善するかを確認します。
使用しても十分に改善しない場合は、再度受診を検討しましょう。
【参考情報】『Treatment – Influenza (Flu)』 Centers for Disease Control and Prevention
https://www.cdc.gov/flu/treatment/index.html
5-2. 経過を記録するチェックリストで管理
お子さんの症状が落ち着いてきたら、経過を記録に残しておきましょう。
記録を取ることで、あとから医師に正確に報告できるだけでなく、今後のケアの振り返りにも役立ちます。
【記録用チェックリスト例】
発症日時・経過:
「○月○日 ○時頃に38.5℃の発熱。咳込みあり。○時に小児科受診しインフルエンザ陽性判明」など、症状が出た時間とその後の経過を書く。
測定値の推移:
体温(朝夕)、呼吸数、ピークフロー値などを毎日測定して記録する。グラフにすると変化が把握しやすい。
使用した薬剤と時間:
解熱剤や吸入薬、抗インフルエンザ薬(タミフル等)を投与した時刻と効果の有無をメモ。例:「○日○時 サルブタモール吸入2吸入実施→20分後喘鳴改善」。
子どもの様子:
食欲(水分摂取量)、睡眠の様子、顔色や機嫌など主観的な様子も記録。ぐったりしていたが○日には笑顔が戻った、など。
医療機関への報告事項:
次回受診時に伝えたいことをメモ。例えば「夜間に喘鳴が続き眠れなかった」「もらった薬で吐いてしまった」など気になる点。
記録は市販の育児日誌やスマホのメモ帳でも構いません。
ポイントは「誰が見ても分かるよう簡潔に」書くことです。
こうした記録は、主治医が治療効果を判断したり今後の管理計画を立てたりする上で非常に貴重な資料になります。
呼吸器内科や内科を受診するときに、持参するとよいでしょう。
6. おわりに
インフルエンザ流行期の小児喘息管理では、「感染予防」と「発作予防・対応」の両輪が欠かせません。
大事なのは、日頃からの備えと周囲との連携です。
ご家庭オリジナルの「対応マニュアル」を作成し、発症時の連絡先リスト(主治医、休日夜間の救急受付、学校の電話など)や、お子さんに合わせた対処手順を整理し、紙にまとめておくと安心です。
お子さんが安心して冬を過ごせるよう、皆でサポートしていきましょう。






