花粉症シーズンに喘息が悪化する原因と悪化のサイン、受診タイミングを解説

春や秋、「花粉症の季節になると咳が増える」「夜になると胸が苦しくて眠れない」「息を吸うとゼーゼーする」そんな経験はありませんか。
花粉症は鼻や目の病気と思われがちですが、喘息のある方では、花粉の刺激が“気道の炎症”を強め、症状が悪化しやすくなります。
この記事では、花粉症シーズンに喘息が悪化する医学的な理由、悪化の前兆チェックと「いつ受診すべきか」を具体的に解説します。
1. 花粉症シーズンに喘息が悪化するのはなぜ

花粉症と喘息は別の病気に見えますが、喘息の気道はもともと刺激に敏感で、花粉を含むさまざまな刺激で咳・息苦しさが出やすい状態です。
まずは「なぜ花粉の時期に悪化しやすいのか」を押さえていきましょう。
1-1. 花粉が引き起こす「気道のアレルギー炎症」
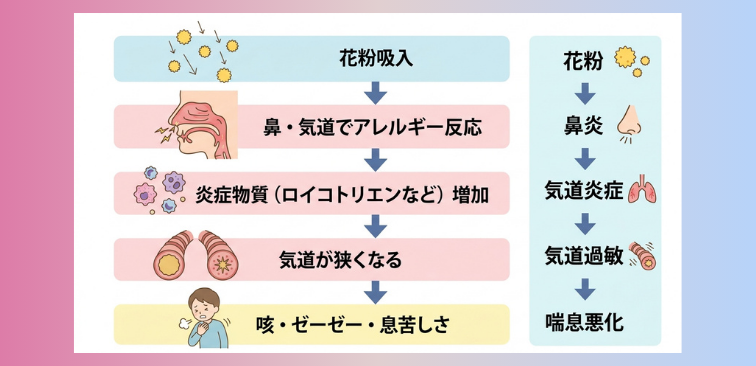
喘息は、気管支(空気の通り道)に炎症が続き、ちょっとした刺激でも気道が狭くなりやすい病気です。
そこへ花粉の刺激が重なると、鼻だけでなく、下気道でも炎症が強まりやすくなります。
実際に、花粉症を合併している喘息の方は、原因となる花粉の飛散時期に喘息症状が悪化しやすいことが示されています。
また「スギ花粉は粒が大きいから気管支まで届かない」と考えられていた時期もありましたが、花粉飛散期に気管支の炎症に関わる物質(ロイコトリエン)が増えることが確認され、花粉が下気道にも影響しうる可能性があることがわかっています。
1-2. 春・秋に悪化しやすい理由 「花粉の量」と「吸い込みやすい条件」
日本では、春はスギ(2〜4月頃)を中心に花粉が多く飛ぶ時期です。
さらに、昼前後や夕方に花粉が増えやすいこと、晴れて暖かい日・乾燥して風が強い日・雨上がりの翌日などに多くなることも知られています。
花粉が多い日に外へ出たり、換気で室内に花粉が入り込んだりすると、鼻症状が強くなるだけでなく、喘息の咳・息苦しさが出やすくなります。
花粉シーズンは「吸い込む量を減らす工夫」が、悪化予防の第一歩です。
【参考情報】『スギ花粉症について日常生活でできること』環境省
https://www.env.go.jp/content/000194676.pdf
2. 鼻と気道の炎症が喘息に与える影響

「鼻水がひどいだけなのに、なぜ胸まで苦しくなるの?」と不思議に思う方は多いと思います。
ポイントは、鼻(上気道)と気管支(下気道)が“ひとつながり”の空気の通り道であることです。
鼻の炎症を放置すると、喘息のコントロールにも影響が出やすくなります。
【参考情報】『one airway one disease ―されどアレルギー性鼻炎』J-STAGE
[https://www.jstage.jst.go.jp/article/arerugi/68/1/68_20/_pdf/-char/en](https://www.jstage.jst.go.jp/article/arerugi/68/1/68_20/_pdf/-char/en)
2-1. 鼻炎があると喘息が悪化しやすい
喘息にアレルギー性鼻炎(花粉症を含む)が合併していると、喘息が悪化しやすく、症状が改善しにくいことが知られています。
逆に、鼻炎をきちんと治療すると喘息の症状が改善することもあります。
そのため、花粉症の時期に「鼻症状+咳・息苦しさ」がセットで出る方は、鼻だけ・胸だけと分けて考えず、気道全体の炎症として捉えることが大切です。
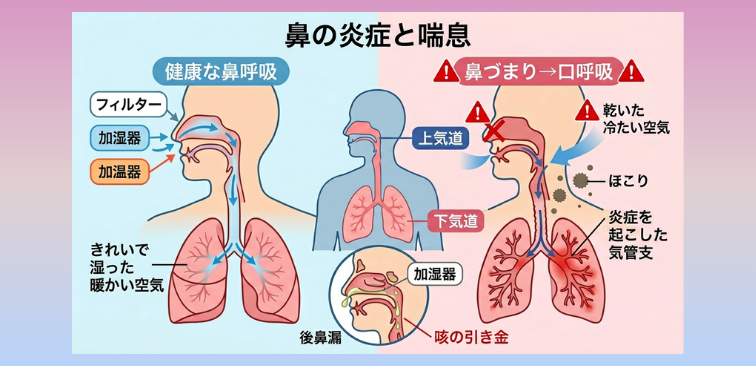
2-2. 鼻づまりが気道の防御力低下を引き起こす理由とその関係
鼻は、本来「フィルター」「加湿器」「加温器」の役割をしています。
ところが花粉症で鼻が詰まると、無意識に口呼吸が増えます。
すると、乾いた空気や冷たい空気、ほこりなどが直接のど・気管支に入りやすくなり、気道が刺激を受けやすい状態になるのです。
さらに、仰向けに寝たときに鼻水や副鼻腔の分泌物がのどへ流れ込む“後鼻漏(こうびろう)”は、咳の引き金になることがあります。
花粉症の時期に「横になると咳が増える」「のどの奥に鼻水が落ちる感じがする」方は、鼻の炎症ケアも喘息悪化の予防に直結します。
【参考情報】『ぜん息との合併に気をつけたい病気(アレルギー性鼻炎)』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/knowledge/complications.html
3. 夜間・早朝に喘息が悪化しやすい理由

喘息は「日中はそこまで苦しくないのに、夜〜明け方に悪化する」というパターンが珍しくありません。
花粉症の時期は、鼻づまりや後鼻漏で睡眠が浅くなり、結果として体調が落ちることもあります。
ここでは、夜間・早朝に症状が出やすい背景を整理していきましょう。
3-1. 体内時計の影響で明け方に肺機能が低下する理由
夜間に喘息が悪化する要因には、寝ている姿勢や寝室環境だけでなく、私たちの体に備わる“体内時計”も関わります。
海外の研究によると、喘息のある人は体内時計の「夜」にあたる時間帯(およそ午前4時頃)に肺機能が最も低くなり、気管支拡張薬(発作止め)を使う頻度も日中より高くなることが示されています。
つまり、夜間・早朝は“体の仕組みとして”症状が表に出やすい時間帯なのです。
【参考情報】『Study of biological clock may explain why asthma worsens at night』NHLBI, NIH
https://www.nhlbi.nih.gov/news/2021/study-biological-clock-may-explain-why-asthma-worsens-night
3-2. 悪化しやすい時間帯に注意!花粉や刺激で喘息症状が悪化
夜間・早朝は、もともと症状が出やすい時間帯です。
そこへ花粉症の炎症が加わると、咳や息苦しさが“悪化モード”に入りやすくなります。
特に注意したいのは、日中に付着した花粉を衣類や髪の毛についたまま寝室へ持ち込むこと、鼻が詰まって口呼吸が増えること、冷たい空気・乾燥した空気などの刺激が重なることです。
「夜の咳=風邪」と決めつけず、花粉症の時期に毎年同じパターンで夜間症状が出る場合は、喘息コントロールの見直しポイントになります。
4. 悪化のサインを見逃さないチェックポイント

喘息の悪化は、ある日いきなり「大発作」になるよりも、数日〜1〜2週間かけてじわじわ悪くなることが少なくありません。
だからこそ、早めに“サイン”を拾えると、つらくなる前に治療の調整がしやすくなります。
ここでは、花粉症シーズンに特に意識してほしいチェックポイントをまとめます。
4-1.ピークフロー(PEF)の低下は喘息悪化の予測サイン
ピークフロー(PEF)は、力いっぱい息を吐いたときの“吐く速さ”を数値で見る方法です。
毎日記録しておくと、症状がはっきりしない段階でも「今日は気道が狭くなり気味かも」と気づけることがあります。
特に、夜から朝にかけて数値が大きく下がる場合は、気管支の状態が不安定になっているサインとされ、早めの対処が大切です。
花粉症の時期は、鼻症状のせいで「なんとなく苦しい」が増えやすいので、数値があると判断がブレにくくなります。
【参考情報】『ピークフロー測定とぜん息日記』環境再生保全機構
https://www.erca.go.jp/yobou/zensoku/basic/adult/control/condition/peakflow.html
4-2. 発作予防薬(短時間作用性β2刺激薬など)の使用回数の増加
発作予防薬は「今ある苦しさを早く和らげる」薬ですが、使う回数が増えているときは、気道の炎症(根っこ)のコントロールが崩れているサインであることがあります。
喘息の管理評価では、短時間作用性β2刺激薬などのクイックリリーフ薬を週に2日を超えて使う状態を“頻回使用”とし、喘息コントロール不十分の可能性がある、としています(※運動前のみの使用を除く考え方)。
花粉症の時期に「いつもより発作止めが必要」「減らそうとしても減らない」と感じたら、自己判断で我慢せず、早めに治療計画を見直すサインです。
【参考情報】『Frequent use of quick-relief medication among persons with active asthma』CDC
https://www.cdc.gov/asthma/asthma_stats/overuse.htm
5. 早めに受診すべき症状と治療調整の考え方

花粉症シーズンは「いつものことだから」と我慢してしまい、受診が遅れやすい時期でもあります。
しかし、喘息の増悪は早めに手当てするほど、大きな発作を防ぎやすく、生活への影響も小さくできます。
ポイントは、①緊急性の高いサインと、②近いうちに治療調整が必要なサインを分けて考えることです。
5-1. ためらわず救急受診を考えるサイン
次のような場合は、ためらわず医療機関を受診しましょう。
・苦しくて眠れない
・発作止め(短時間作用性β2刺激薬など)や内服薬を使っても効果が不十分
・発作止めの薬が手元にない
・強い喘息発作の症状がある(動けない、呼吸が弱い、唇や指先が青白いなど)
「少し様子を見る」より「安全側に倒す」ことが大切です。
迷うときは周囲に助けを求め、救急対応できる医療機関へつながる行動を優先してください。
5-2. 当日〜数日以内に相談したいサイン
救急レベルではなくても、以下が続く場合は、治療の見直し(薬の調整や、鼻炎治療の強化、生活環境の整備など)が必要かもしれません。
・夜間〜早朝の咳や息苦しさで目が覚める日が増えた
・発作止めの使用が増えた、効きが悪い気がする
・ピークフローがいつもより下がり、戻りにくい
・花粉症治療をしているのに、咳・息苦しさが残る
症状をひどくさせないためには、花粉の飛散開始前、または症状が軽い時期から治療を始める「初期療法」が有効とされており、その場合は飛散開始前の受診が必要になります。
症状が悪化した時も受診のタイミングです。
6. おわりに
花粉症シーズンの喘息悪化は「鼻だけの問題」ではなく、花粉の刺激で上気道と下気道の炎症が連動しやすいことが背景にあります。
鼻づまりや後鼻漏で口呼吸が増えると、咳や息苦しさが夜間・早朝に強まりやすくなります。春・秋に毎年悪化する方は、発作止めの使用増加やピークフロー低下を合図に、早めに治療を見直しましょう。
苦しくて眠れない、薬が効かない時は救急受診も含め、迷わず内科や呼吸器内科などの医療機関へ相談してください。



